医師紹介
北総整形外科副院長・リウマチセンター長 医学博士 山中 一
略歴
- 1992年 宮崎医科大学卒業
- 1992〜1996年 千葉大学附属病院、千葉大学関連病院勤務
- 1996年4月 千葉大学大学院医学研究院入学
- 1997年4月 金沢大学がん研究所分子免疫部
- 1997年10月 慶應義塾大学病理学教室
- 2000年3月 大学院修了 医学博士
- 2000年 鴨川市立国保病院 医長
- 2003年 城東社会保険病院
- 2004年 国立病院機構・下志津病院 部長

専門医・資格
- 日本整形外科学会認定 整形外科専門医・研修指導医・リウマチ医
- 日本リウマチ学会認定 リウマチ専門医・指導医
- 日本人工関節学会 人工関節認定医
- 日本リウマチ学会 評議員
- 日本人工関節学会 評議員
- 日本リウマチの外科学会 評議員
- 日本リウマチ友の会 特別会員
- 千葉県リウマチ医の会 世話人
- 千葉関節外科研究会 世話人
当院のリウマチ治療について
関節リウマチとは、いまだ原因不明で、免疫の異常により関節に炎症が起こり、関節の痛みや腫れが生じる疾患で、進行すると、関節の変形や機能障害を来たします。主な症状は、関節の痛み、腫れ、朝のこわばりなどで、手足の指、手首に症状を認めることが多いのですが、肘、肩、膝、足首などにもみられます。
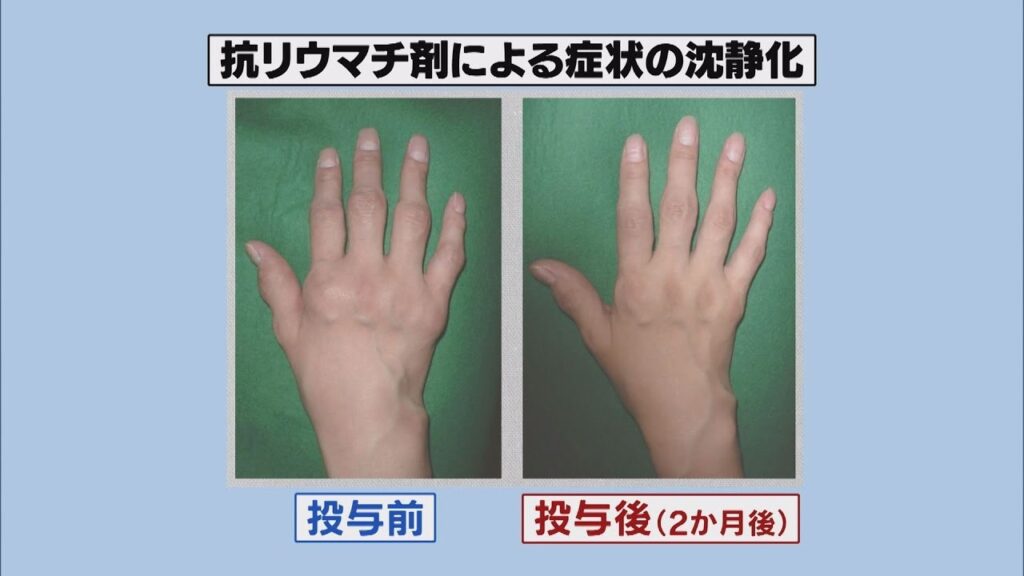
治療の基本は、発症早期から、関節リウマチにおける免疫異常を改善する「抗リウマチ薬」を開始し、必要に応じて、炎症や痛みを軽減するステロイド、非ステロイド系抗炎症薬などを使用します。またリウマチの治療の薬剤は開発進歩が最も著しい分野の一つで、免疫学や分子生物学の進化発展により現在、10種類以上の注射製剤である生物学的製剤、内服薬の分子標的薬が使用できるようになり、以前に比べ治療効果が飛躍的に良くなっています。
北総整形外科・リウマチセンターでは、経験豊富なリウマチ専門医により、患者様ひとりひとりに最適な治療を実施いたします。
また血液検査、尿検査も一部の検査を除き採血後30分程度で検査結果が出る設備を完備しております。

「このような症状はありませんか?」
リウマチの正式病名は「関節リウマチ」といいます。
語源はギリシャ語の”rheuma”=「流れる」という意味です。症状があちこち移動するということです。
初期の症状
- 痛み
日により、よくなったり悪くなったりする、痛い場所が移動する、痛み止め内服するほどではない、自然によくなる、午前中に強い、朝のこわばり。
手指では第2関節より体に近い関節。手関節、肘、肩、頸部、股関節、膝、足関節、足の甲、足の裏、足趾、どこでも症状は出ます。1か所だけのリウマチの方もいます。 - 腫れ
皮膚のしわが浅くなる腫れ。赤くなる時もあり。日により腫れたり小さくなったりする場合もあります。 - 原因不明で、出たり、よくなったりする発熱
- 体重減少
- 倦怠感
危険因子
- 喫煙者
- 身内に関節リウマチの方がいる方
- 虫歯の治療をしてない方
- 出産後の方
関節リウマチの診断
関節リウマチは医師の問診、診察によって得られた情報に、血液検査、画像診断などの客観的な情報を肉付けし、分類基準(診断基準)に照らし合わせながら確定診断に至ります。
関節リウマチの血液検査
関節リウマチの血液検査には大きく分けて3種類の検査があります。
- 病気を診断するために行う検査
- 病気の活動性、治療効果を判定するための検査
- 治療薬による副作用、合併症を警戒するための検査
病気を診断するための検査 RFと抗CCP抗体
リウマチ因子(Rheumatoid facter:RF)
ヒトIgG Fc部分に対する自己抗体(自身を攻撃する因子)で、関節リウマチの患者さんの約80%に検出されます。ただし、健常者でも5~15%陽性を示し、関節リウマチ以外の疾患、例えばB型肝炎などの慢性肝疾患、甲状腺疾患、その他の膠原病(特にシェーグレン症候群)でも陽性を示す事があり注意が必要です。また、加齢により陽性率が上昇します。
抗CCP抗体
(抗環状シトルリン化ペプチド抗体:anti-cyclic citrullinated peptide antibody)
関節リウマチ患者さんの約60~70%で陽性を示します。一方で他の疾患で陽性になる率は低く、疾患特異性が高く、RFよりもさらに信憑性が有る検査です。また数値が高値な程、関節破壊が速いという研究報告があります。
※上記のRF,抗CCP抗体がいずれも陰性の関節リウマチ(Seronegative:血清反応陰性)の関節リウマチも存在します。
病気の活動性、治療効果を判定するための検査
CRPや血沈などの炎症反応を指標に病気の活動性や治療の効果を判定します。またMMP-3は関節破壊の程度の指標となります。
CRPと血沈(けっちん)
いずれも体内の炎症の程度を検出するための検査です。CRPは3日から1週間程度の急性期の炎症、血沈は数週間の慢性的な経過で上がり下がりするため、両者を組み合わせて計測すれば、大体の治療薬の反応や治療効果の深さを類推することが可能です。また、感染症などの早期発見にも有用です。
MMP-3
滑膜細胞から産生される蛋白分解酵素。活動性の高い関節リウマチでは増殖した滑膜から多量に分泌され、循環血液中に分泌されます。関節リウマチに特異性が高く、疾患活動性、関節破壊進行の予後予測因子として有用です。
治療薬による副作用、合併症を警戒するための検査
関節リウマチの治療薬には様々な副作用があります。特に血球異常(白血球減少、貧血、血小板低下)、肝機能・腎機能異常には注意が必要です。また、大半の抗リウマチ薬には免疫抑制作用があり、微生物(細菌・真菌・抗酸菌(結核)、ウイルス)への感染にも目を配らないといけません。また、ステロイドの使用により血糖値上昇、コレステロール上昇も生じる事があるため関連した血液検査を定期的に行う必要がります。
関節リウマチの画像検査
レントゲン検査
関節リウマチの画像診断の基本になります。レントゲンの撮影機器があれば、比較的簡単に実施が可能です。ただし、早期の関節リウマチでははっきりと所見を示さないものもあり、注意が必要です。また、関節リウマチに合併する間質性肺炎や、薬剤による呼吸器合併症にもCT検査とともに有用です。
超音波検査
最近は関節リウマチの有力な画像診断として注目されています。レントゲン検査と異なり早期の骨変化、滑膜の増殖をリルタイムに観察することが可能です。超音波機器の準備が必要で、手技には一定の技術が必要ですが、被爆のリスクがありません。今後はレントゲン検査以上に関節リウマチの早期診断に寄与すると思われます。
その他 MRI検査など
関節リウマチの治療
関節リウマチの治療の柱は①関節の安静、負担の除去 ②薬物療法 ③手術療法 ④理学療法(リハビリテーション)が挙げられます。その中でも特に薬物療法が関節リウマチの治療の中心となっています。
薬物療法について
基本は〝なるべく早く〟〝なるべく強く〟病気をコントロールする
概略
ルノアールが闘病していた約100年前の関節リウマチの薬物治療はアスピリンなどの対症療法のみでした。その後ステロイドや非ステロイド性消炎鎮痛剤(NSAIDs)、各種抗リウマチ薬(DMARDs)が徐々に開発されましたが、真の意味合いで関節破壊の進行を食い止めるには不十分な状態でした。
1988年米国でメトトレキサート(MTX)が関節リウマチの治療薬として正式に認可され、関節破壊の進行予防効果、生命予後改善効果が証明され、その後1990年代にインフリキシマブ(商品名:レミケード)やエタネルセプト(商品名:エンブレル)などの生物学的製剤が開発されるに至って、関節リウマチの治療は新たな段階に進歩しました。
我が国でも1999年にMTXが関節リウマチに適応となり、2003年には我が国で初の生物学的製剤であるインフリキシマブが導入されるようになってから、関節リウマチの治療は一変しました。私自身、当時駆け出しの医師でしたが、そのときの鮮烈な印象は今でも記憶に留まっています。現在治療の選択肢が格段に広がり、メトトレキサートをはじめ従来の抗リウマチ薬の他に、インフリキシマブを含めて計11種類(2021年10月現在)の生物学的製剤が日常的に使用されています。また最近は生物学的製剤と同等の薬理効果を示す経口の分子標的薬ヤヌスキナーゼ(JAK)阻害薬も新たに登場し、これらの有効な薬物療法によって、ルノアールの時代には想像がつかなかった“寛解(症状が消失し、病気がコントロール出来ている状態)”にまで漕ぎ着けることが可能になりました。
当院でも、MTXを中心とした経口の抗リウマチ薬の他に、生物学的製剤による治療も実施可能です。安全性の確保を第一に、個々の患者様の背景(年齢、性別、合併症、生活様式など)に合わせて総合的にケアします。
薬物療法の実際
抗リウマチ薬について
正式名称は疾患修飾性抗リウマチ薬(Disease Modifying Anti Rheumatic Drugs:DMARDs:通称・ディーマーズ)
広い意味で関節リウマチに用いられる薬剤全体を指しますが、狭義では従来から使用されてきた経口薬を指します
DMARDsの特徴として
- 効果が発現するために時間がかかる(遅効性)
- 薬が効く患者さんと効かない患者さんがいる(レスポンダーとノンレスポンダー)
- 長期使用で効果が減弱する(エスケープ現象)
- 特有の副作用の存在
などが挙げられます。
代表的なDMARDs は『免疫調整薬』と『免疫抑制薬』に分けられます。
免疫調整薬
- サラゾスルファピリジン(商品名:アザルフィジンENなど)
我が国では1995年に発売された歴史が長い薬剤です。ご高齢の方や軽症例、メトトレキサート単独では効果が不十分な患者さんの併用療法で効果を発揮することがあります。比較的安価ですが、効果発現にやや時間がかかることと、薬疹や発熱、血球減少(特に白血球減少)などの副作用を引き起こすことがあります。 - ブシラミン(商品名:リマチル、ブシラミンなど)
我が国で開発された抗リウマチ薬です。効果に関してはサラゾスルファピリジンと同様の位置づけと考えられます。代表的な副作用はタンパク尿による浮腫(むくみ)で、まれにネフローゼ症候群(腎臓のフィルター機能が破綻)に陥ることがあり、定期的な尿検査が必須です。 - イグラチモド(商品名:ケアラム)
我が国で開発され2012年発売された薬剤です。鎮痛剤として開発される過程で、抗リウマチ作用が判明した経緯があります。それだけに疼痛を軽減する作用が期待されており、メトトレキサートとの併用で威力を発揮するといわれています。肝機能障害が最も頻度が多い有害事象です。常用量の半量(1日1錠)から開始して、肝機能障害がなければ常用量(1日2錠)へ増量します。単独での効果としては前述のサラゾスルファピリジンやブシラミンと同等程度と考えられます。 - アクタリット(商品名:モーバー、オークル)
有害事象が少ない分、効果は限定的です。
免疫抑制薬
- メトトレキサート(商品名:リウマトレックス、メトレートなど)⇒後述
- ミゾリビン(商品名:ブレディニン)
- レフルノミド(商品名:アラバ)
- タクロリムス(商品名:プログラフ)
〝アンカードラッグ〟メトトレキサートについて
〝アンカー〟とは〝碇(いかり)〟の意味で、〝アンカードラック〟とは関節リウマチの病状を制御するための碇の役割を担う薬剤の意味です。メトトレキサート(MTX: Methotrexate)は数ある抗リウマチ薬の中でも最も使用頻度が多く(約70-80%)、実績がある薬剤です。メトトレキサートは葉酸拮抗作用を持ち、元々は血液がんなどに用いられてきましたが、関節リウマチに効力を発揮することが解明されてからは、関節リウマチ治療の中心的な薬剤に位置づけられています。決められた用量を週1日から2日に分けて服用し、毎週繰り返すことが基本です。
有害事象としては大きく分けて①葉酸欠乏による副作用と②それ以外の副作用に分けられます。
- 葉酸欠乏による副作用
口内炎、消化器症状(吐き気など)、血球異常(白血球減少、貧血など)、肝機能障害
※葉酸欠乏による副作用を回避するため、あらかじめ葉酸製剤(商品名:フォリアミン)を毎週服用することが行われています。 - その他の副作用
薬剤性肺炎(アレルギー機序で間質性肺炎を発症)、易感染症(特に結核、非結核性抗酸菌症)、リンパ腫、腎障害など
※日本リウマチ学会ホームページに「メトトレキサートを服用する患者さんへ」というサイトがあります。参照してください。
生物学的製剤について
上記のメトトレキサートを使用しても関節炎が制御できない場合や、当初から深刻な関節病状の場合、あるいは合併症(腎障害など)のため薬剤の選択が困難な場合に生物学的製剤を選択することが推奨されています。
生物学的製剤とは、関節リウマチの病態に関わるTNFα、IL-6などの活性物質(サイトカイン)を中和する薬剤です。抗サイトカイン療法ともいわれ、遺伝子工学の手法を用いて開発されています。
現在我が国で使用可能な生物学的製剤
- インフリキシマブ(商品名:レミケード)
- エタネルセプト(商品名:エンブレル)
- アダリムマブ(商品名:ヒュミラ)
- ゴリムマブ(商品名:シンポニー)
- セルトリズマブ・ペゴル(商品名:シムジア)
- トシリズマブ(商品名:アクテムラ)
- サリルマブ(商品名:ケブザラ)
- アバタセプト(商品名:オレンシア)
- インフリキシマブBS(インフリキシマブのバイオシミラー※)
- エタネルセプトBS(エタネルセプトのバイオシミラー※)
- アダリムマブBS(ヒュミラのバイオシミラー※)
※バイオシミラー(バイオ後発薬)
しかし薬剤費が高く、保険がきいても実費で月1~4万円かかります(薬剤の種類や投与量、投与間隔で差がでます。
JAK阻害薬について
細胞の内側に存在するJAK(Janus kinase:ヤヌスキナーゼ)という酵素を阻害する事で複数のサイトカイン(前述のTNFαやIL-6などの活性物質)を抑制し、炎症や関節破壊を抑える薬です。経口薬でありながら生物学的製剤同様の効果が期待できる薬剤です。ただし感染症、特に帯状疱疹の発症率が有意に高く、その他にも血栓傾向、肝障害、血球減少などの有害事象に注意が必要です。また発売当初悪性腫瘍の発症が懸念されていましたが、今のところはっきりとした結論には至っていません。
現在5種類のJAK阻害薬が使用されています。
- トファチニブ(商品名:ゼルヤンツ)
- バリシチニブ(商品名:オルミエント)
- ベフィシチニブ(商品名:スマイラフ)
- ウパダシチニブ(商品名:リンヴォック)
- フィルゴチニブ(商品名:ジセレカ)
生物学的製材やJAK製剤は薬剤費が高く、保険がきいても実費で月1~4万円かかります(薬剤の種類や投与量、投与間隔で差がでます)。
お気軽にご相談しに来てください。
※しらいわ内科・リウマチクリニックHPを参照しました
北総整形外科 リウマチセンター 山中



